يُعد علاج نزيف الشرج خطوة أساسية تبدأ من التشخيص الدقيق لتحديد السبب الحقيقي وراء ظهور الدم، سواء كان بسيطًا أو مرتبطًا بمشكلة أعمق في الجهاز الهضمي. ويعتمد العلاج على خطة طبية متكاملة تهدف إلى إيقاف النزيف، تخفيف الأعراض، ومنع تكرار الحالة من خلال أساليب علاجية متنوعة تناسب كل مريض. لذلك فإن التدخل المبكر في علاج نزيف الشرج يلعب دورًا حاسمًا في تجنب المضاعفات وضمان استقرار الحالة الصحية بشكل آمن وفعال.
ويُعتبر د. فهد الإبراهيم أفضل دكتور جهاز هضمي في الكويت، لما يتمتع به من خبرة طبية دقيقة في تشخيص وعلاج الحالات المعقدة مثل نزيف الشرج. ويعتمد في ممارسته الطبية على أحدث الأساليب العلاجية التي تضمن للمريض رعاية متكاملة ونتائج دقيقة مبنية على أسس علمية متقدمة.
للحصول على تشخيص دقيق وعلاج فعّال، توجّه إلى أفضل دكتور جهاز هضمي، الدكتور فهد الابراهيم، في الكويت.
أساليب العلاج للنزيف الشرجي
الجراحة التصحيحية
تُستخدم الجراحة لعلاج النزيف الناتج عن البواسير المتقدمة، الشقوق الشرجية، الخراجات، أو الأورام السرطانية. يقوم الطبيب بإزالة الأنسجة المتضررة أو إصلاح الضرر لضمان توقف النزيف واستعادة الوظيفة الطبيعية للمنطقة. يُعتبر التدخل الجراحي خيارًا فعالًا يضمن حل المشكلة بشكل دائم في الحالات المعقدة.
المراهم والكريمات الموضعية
تلعب المراهم والكريمات الموضعية دورًا فعالًا في تهدئة الالتهاب وتخفيف النزيف الناتج عن البواسير أو الشقوق الصغيرة. تعمل على تحسين تدفق الدم في المنطقة المصابة وتسريع عملية شفاء الأنسجة. كما تقلل من الألم والحكة المصاحبة للنزيف، مما يحسن من جودة حياة المريض.
التنظير الداخلي العلاجي
يتيح التنظير الداخلي الوصول المباشر إلى مصدر النزيف داخل الجهاز الهضمي لمعالجته بدقة عالية. يشمل ذلك حقن مواد دوائية أو استخدام تقنيات التجلط الحراري للسيطرة على النزيف. هذه الطريقة تقلل الحاجة للتدخل الجراحي وتحقق شفاء أسرع مع مراقبة دقيقة للمنطقة المصابة.
نصائح لتخفيف ألم النزيف الشرجي
ممارسة النشاط البدني بانتظام: النشاط البدني يعزز الدورة الدموية ويحسن وظيفة الأمعاء، ويساعد على تخفيف الإمساك والضغط على الأوردة في منطقة الشرج، مما يساهم في تقليل حدة الأعراض.
شرب كميات كافية من السوائل: ترطيب الجسم بشرب الماء بانتظام يسهل حركة الأمعاء ويمنع جفاف البراز، مما يقلل من الضغط على الأنسجة الشرجية ويساهم في تقليل تكرار النزيف.
تناول الأطعمة الغنية بالألياف: يساعد إدخال الخضروات، الفواكه، والحبوب الكاملة في النظام الغذائي على تحسين حركة الأمعاء وتقليل الإمساك، مما يقلل الضغط على منطقة المستقيم ويخفف النزيف.
الحفاظ على نظافة منطقة المستقيم: الاهتمام بالنظافة الشخصية باستخدام الماء الفاتر والمناديل اللطيفة يقلل من الالتهابات ويعزز الشفاء، كما يمنع تهيج الجلد ويحد من الألم المصاحب للنزيف.
تعريف النزيف الشرجي
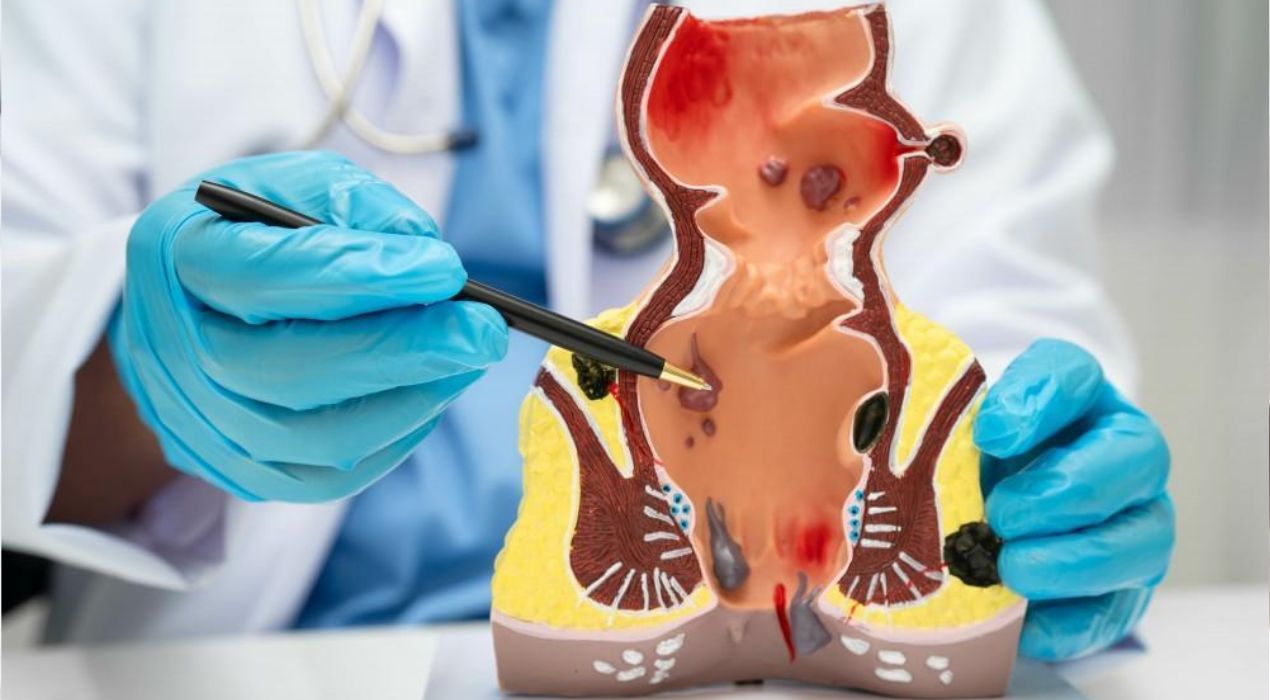
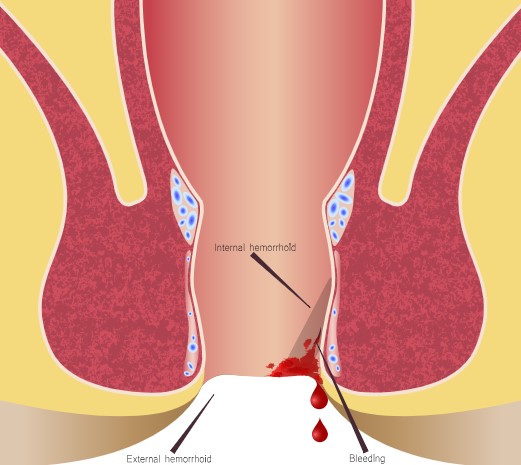
النزيف الشرجي هو خروج كمية من الدم من فتحة الشرج قد تُلاحظ بعد الانتهاء من الإخراج أو عند مسح المنطقة، ويظهر الدم عادة على ورق الحمام أو مدمجًا مع البراز. يمكن أن تكون قطرات الدم مرئية على مقعد المرحاض، ويتميز لونها باللون الأحمر الفاتح وقد يتحول أحيانًا إلى الداكن. تُعد هذه العلامات مؤشراً هامًا على وجود مشكلة صحية تحتاج لتقييم طبي دقيق لتحديد السبب وعلاجه.
ما هي العلامات المصاحبة للنزيف الشرجي؟
قد لا يظهر النزيف الشرجي منفردًا، بل يرافقه مجموعة من الأعراض التي تعكس سبب المشكلة وتساعد على تشخيصها بدقة، ومنها:
- وجود دم في البراز: قد يكون أحمر فاتحًا أو داكنًا أو مائلًا للسواد.
- ألم في منطقة الشرج: قد يظهر أثناء التبرز أو بعده ويختلف في شدته حسب السبب.
- إرهاق عام وشحوب البشرة: نتيجة فقدان الدم بشكل مستمر أو متكرر.
- خفقان في القلب: كرد فعل لتعويض نقص الدم في الجسم.
- آلام في أسفل الظهر أو الجهاز الهضمي: قد تمتد بشكل متقطع تبعًا للحالة.
- علامات فقر الدم: مثل الضعف العام، قلة التركيز، وسرعة التعب.
- براز داكن أو أحمر اللون: ما قد يدل على نزيف في أجزاء مختلفة من الجهاز الهضمي.
- دوخة أو دوار متكرر: نتيجة انخفاض مستوى الدم أو الضغط.
- تقيؤ دموي: ويُعد مؤشرًا يستدعي تقييمًا طبيًا عاجلًا.
- الإغماء في الحالات الشديدة: ويحدث عند فقدان كبير للدم أو ضعف الدورة الدموية.
يمكنك الآن حجز موعد دكتور قولون عصبي في الكويت بسهولة مع الدكتور فهد الابراهيم في الكويت والاستفادة من خبرته الطبية.
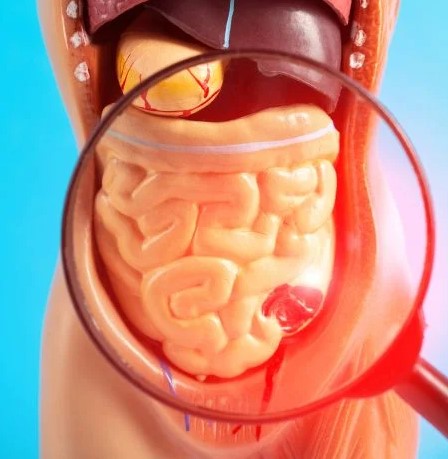
الأسباب الرئيسية للنزيف الشرجي
المشكلات الشرجية الموضعية
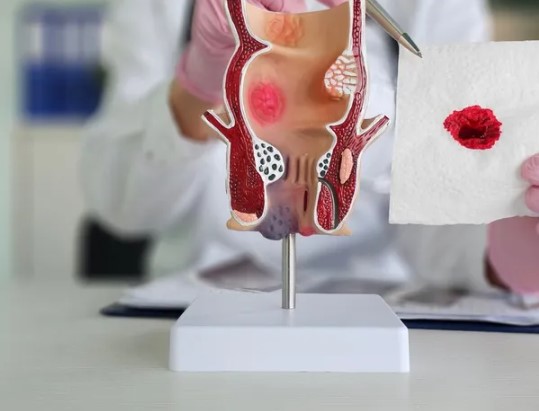
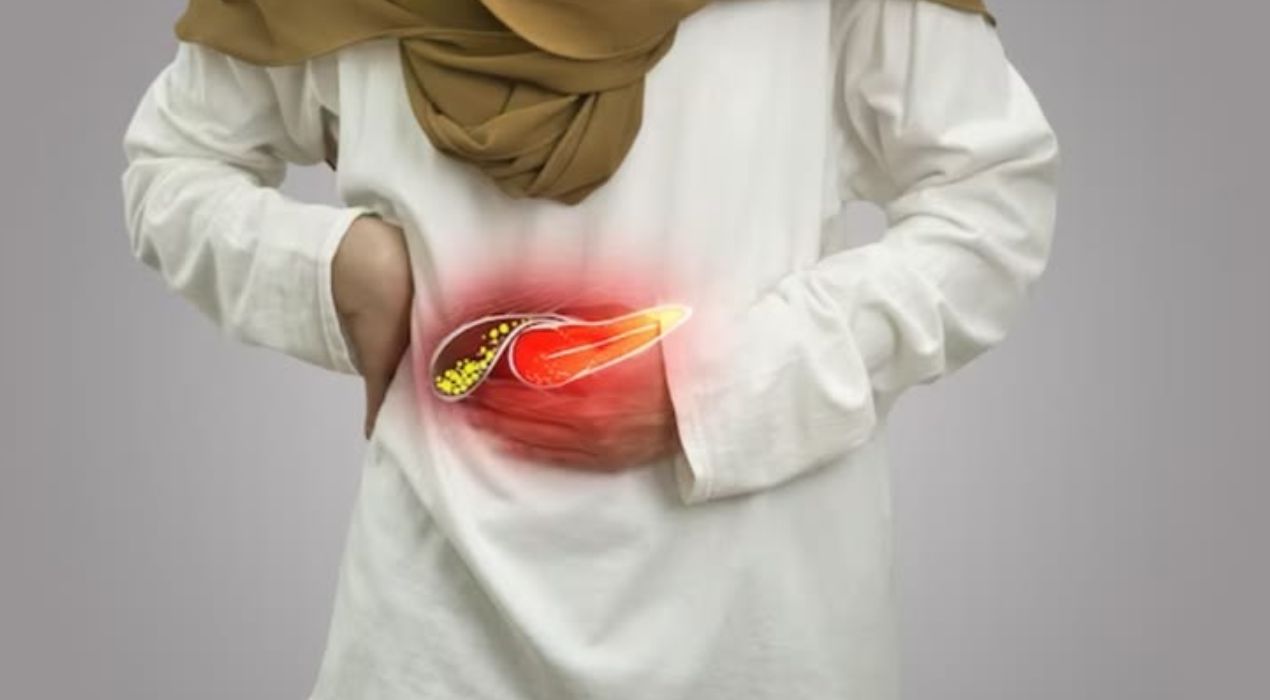
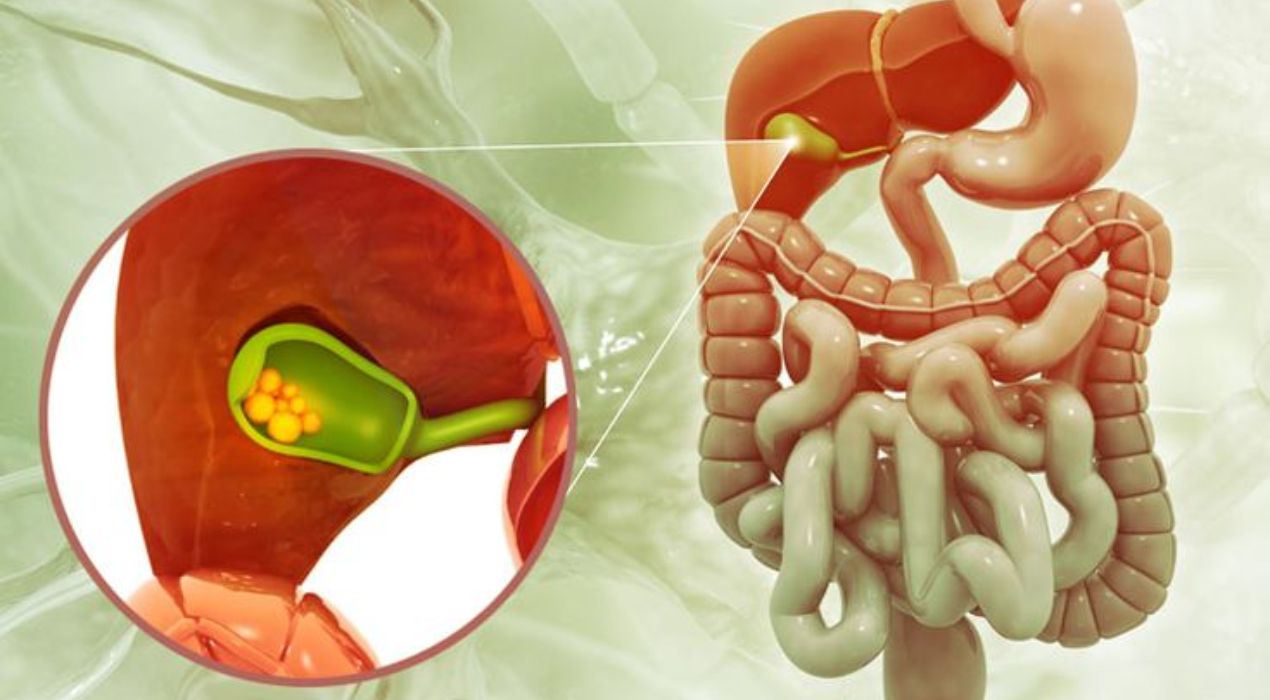
البواسير: تُعد البواسير من أكثر أسباب النزيف شيوعًا، وتنقسم إلى داخلية وخارجية. غالبًا ما تنجم عن الإمساك المزمن، الحمل، رفع الأثقال، السمنة أو الممارسات الجنسية. يمكن الحد منها بتعديل نمط الحياة أو استخدام المراهم الموضعية المخصصة لتخفيف الالتهاب والنزيف.
الشق الشرجي: هو تمزق في بطانة فتحة الشرج يسبب ألمًا وحرقانًا أثناء الإخراج، وغالبًا ما يظهر نتيجة الإمساك الشديد. يمكن أن يلتئم تدريجيًا مع اتباع روتين يومي صحي واستخدام المراهم الموصوفة طبيًا، بينما تحتاج بعض الحالات للتدخل الجراحي لإصلاح الشق بشكل كامل.
الخراج الشرجي: تتكون هذه الخراجات عند انسداد الغدد الصغيرة الموجودة حول فتحة الشرج، ما يؤدي لتجمع القيح وحدوث الالتهاب. غالبًا ما يتطلب العلاج جراحة لتصريف الخراج، وفي بعض الحالات قد يتطور إلى الناسور الشرجي الذي يزيد من احتمالية النزيف.
اضطرابات الجهاز الهضمي
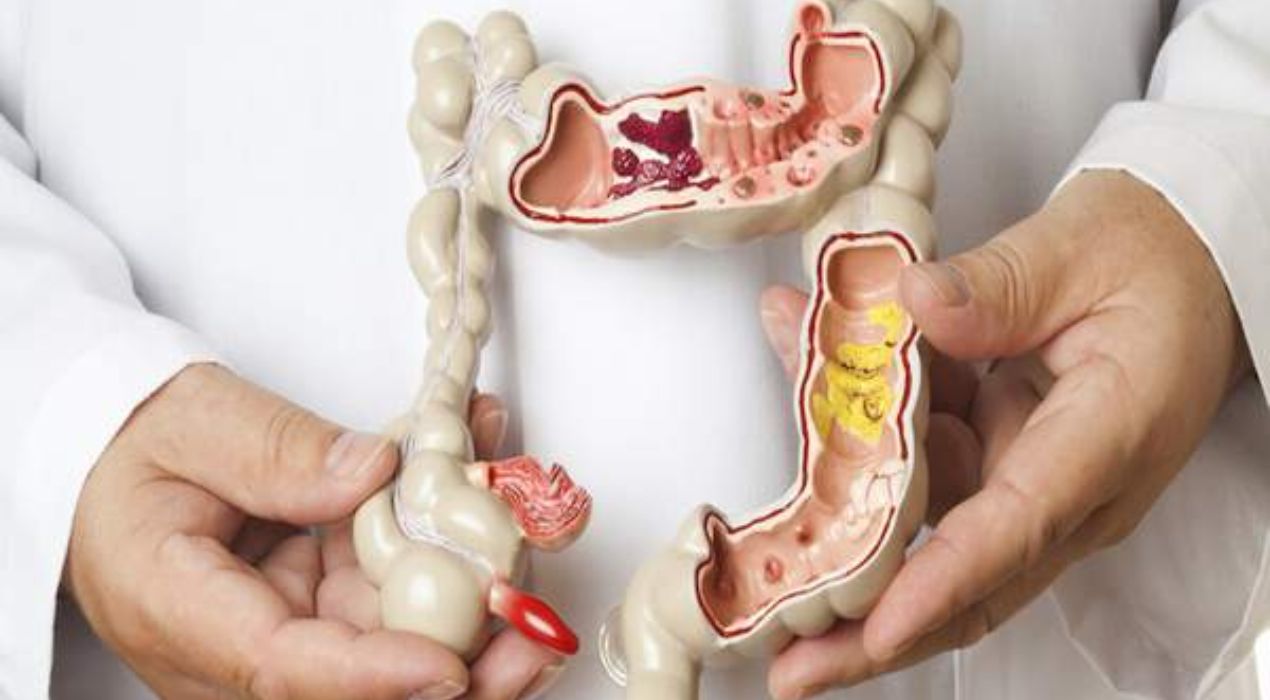
السلائل الهضمية والتهاب الرتج: تتسبب هذه التكوينات في بطانة القولون بتهيج الأوعية الدموية، وقد تتطور بعض السلائل إلى أورام سرطانية إذا لم يُعالج الالتهاب بشكل مناسب.
القرحة الهضمية: قد تظهر في المعدة أو الجزء العلوي من الأمعاء الدقيقة وتسبب تهيج الأوعية الدموية، ما يؤدي إلى نزيف متكرر.
أمراض الأمعاء الالتهابية: مثل مرض كرون والتهاب القولون التقرحي، حيث تؤدي هذه الحالات لالتهاب الأمعاء الدقيقة أو الغليظة وحدوث نزيف شرجي.
أسباب أخرى محتملة
خلل التنسج الوعائي: وهو تضخم أو ضعف في الأوعية الدموية داخل جدار القولون، مما يزيد من احتمالية النزيف.
العدوى والالتهابات البكتيرية: مثل السالمونيلا والإشريكية القولونية التي قد تؤدي لتهيج بطانة الأمعاء وحدوث نزيف.
الإصابات المباشرة: مثل الجروح أو التمزقات الناتجة عن حوادث أو صدمات مباشرة على منطقة الشرج، والتي تؤدي إلى نزيف فوري وملحوظ.
كيف يتم تشخيص النزيف الشرجي؟
يعتمد تشخيص النزيف الشرجي على مجموعة من الخطوات الطبية الدقيقة التي تساعد الطبيب في تحديد السبب الحقيقي وراء الأعراض، وذلك من خلال:
- تحاليل الدم: للكشف عن وجود فقر دم أو مؤشرات التهاب أو فقدان دم غير ملحوظ.
- الفحص السريري المباشر: يبدأ الطبيب بتقييم الحالة عبر الفحص الجسدي لمنطقة الشرج لاكتشاف أي علامات ظاهرة.
- التصوير بالأشعة المقطعية: يساعد في كشف أي تغيرات أو مشكلات داخلية في الجهاز الهضمي لا تظهر بالفحص التقليدي.
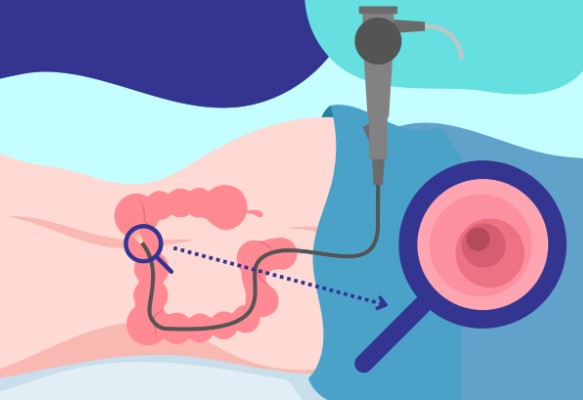
- تنظير القولون: يُعد من أهم الفحوصات لتقييم القولون من الداخل وتحديد مصدر النزيف بدقة عالية.
الاسئلة الشائعة
ما هي أسرع طريقة لوقف نزيف البواسير؟
يمكن تخفيف النزيف باستخدام الكمادات الباردة والحمامات الدافئة والكريمات الموضعية، مع زيادة الألياف والسوائل. كما يُنصح بتجنب الإجهاد أثناء التبرز للحد من تهيج المنطقة.
ما هو الدواء الذي يوقف نزيف البواسير؟
تُستخدم بعض الأدوية مثل دافلون 500 لدعم الأوعية الدموية وتقليل النزيف وتحسين الدورة الدموية في منطقة الشرج. ويُحدد الطبيب الجرعة المناسبة حسب شدة الحالة واستجابتها للعلاج.
ما سبب خروج الدم من المؤخرة للنساء؟
قد ينتج عن أسباب شائعة مثل البواسير أو الشق الشرجي، أو اضطرابات في القولون أو المستقيم. وفي بعض الحالات النادرة قد يرتبط بمشكلات أكثر تعقيدًا، لذا يُفضل الفحص الطبي عند تكراره.
هل يمكن السيطرة على النزيف دون تدخل جراحي؟
نعم، في كثير من الحالات يمكن التحكم في النزيف باستخدام الأدوية الموضعية أو الحقن أو الإجراءات غير الجراحية مثل الليزر. ويتم اختيار العلاج حسب السبب وشدة الحالة لتجنب التدخل الجراحي قدر الإمكان.
ما علاج خروج الدم من المؤخرة للرجال؟
يعتمد العلاج على السبب وغالبًا يشمل تعديل النظام الغذائي، زيادة الألياف، وشرب السوائل، مع استخدام العلاجات الموضعية. وفي حال استمرار النزيف يجب التوجه للطبيب لتحديد السبب بدقة.
هل طبيعي نزول دم من المؤخرة بدون ألم؟
قد يحدث بدون ألم في حالات مثل البواسير الداخلية أو الزوائد اللحمية، لكنه ليس عرضًا يُهمل. فحتى في غياب الألم، يحتاج الأمر إلى تقييم طبي لمعرفة السبب الحقيقي.
متى يصبح من الضروري مراجعة الطبيب؟
يُنصح بمراجعة الطبيب عند استمرار النزيف أو تكراره، أو إذا صاحبه ألم أو إفرازات أو علامات ضعف عام. التشخيص المبكر يساعد في منع تطور الحالة إلى مضاعفات أكثر خطورة.
على ماذا يدل نزيف المستقيم بدون ألم؟
غالبًا يشير إلى أسباب حميدة مثل البواسير الداخلية أو الزوائد اللحمية أو بعض التهابات القولون. ومع ذلك، لا يمكن الاعتماد على غياب الألم كعلامة أمان دون فحص طبي دقيق.
هل خروج الدم من المؤخرة خطير؟
ليس بالضرورة، فبعض الحالات البسيطة مثل البواسير أو الإمساك قد تسبب نزيفًا خفيفًا يمكن علاجه بسهولة. لكن الخطورة تظهر عند تكرار النزيف أو اقترانه بأعراض مثل الألم المزمن أو فقدان الوزن أو الضعف العام، مما يستدعي تقييمًا طبيًا عاجلًا.
هل البواسير هي السبب الأكثر شيوعًا دائمًا؟
البواسير من أكثر الأسباب شيوعًا لكنها ليست الوحيدة، إذ توجد أسباب أخرى متعددة قد تؤدي إلى النزيف الشرجي. لذلك يبقى التشخيص الطبي هو الطريقة الأدق لتحديد السبب الحقيقي.